「24時間風呂を長く使っているが、レジオネラが心配」、「温泉施設を管理しているが、レジオネラが陽性になった場合の対策を知りたい」など、レジオネラ検査のニーズは生活のあらゆるシーンで高まっています。レジオネラは国内で毎年60名近くが亡くなっており、O157に並び、危険な病原菌として認知されるようになりました。
ここでは、管理業者様に限らず、広く一般家庭の方にも向けて、危険なレジオネラ菌の症状から検査、対策を解説しています。施設管理やご家庭のお風呂の管理にぜひお役立てください。
レジオネラ、浴槽水検査は弊社の郵送サービスをぜひご検討ください(クリックすると開きます↓)
目次
発症者の死亡率は15~30%。レジオネラという危険な菌
レジオネラは国内で毎年60名近くが亡くなっている危険な病原菌です。単純に比較はできませんが、年間死者数はO157を含む腸管出血性大腸菌の死者数を上回っています。
レジオネラ症を発症した場合の死亡率は15~30%。免疫力が低い高齢者や幼児はとくにレジオネラ肺炎を発症しやすくなります。レジオネラに感染してレジオネラ肺炎を発病、重症化した場合、呼吸困難、意識障害になるケースがあり、その場合の死亡率は15%~30%と非常に高いです。抗生物質による治療は有効ですが、発見が遅れたり、治療が遅れたりした場合、致死率は60%以上になります。
そんなレジオネラですが、温泉などの浴場施設、冷却塔、クーリングタワー、24時間風呂などで、施設管理やレジオネラ対策が不十分な場合、増殖するケースがあります。
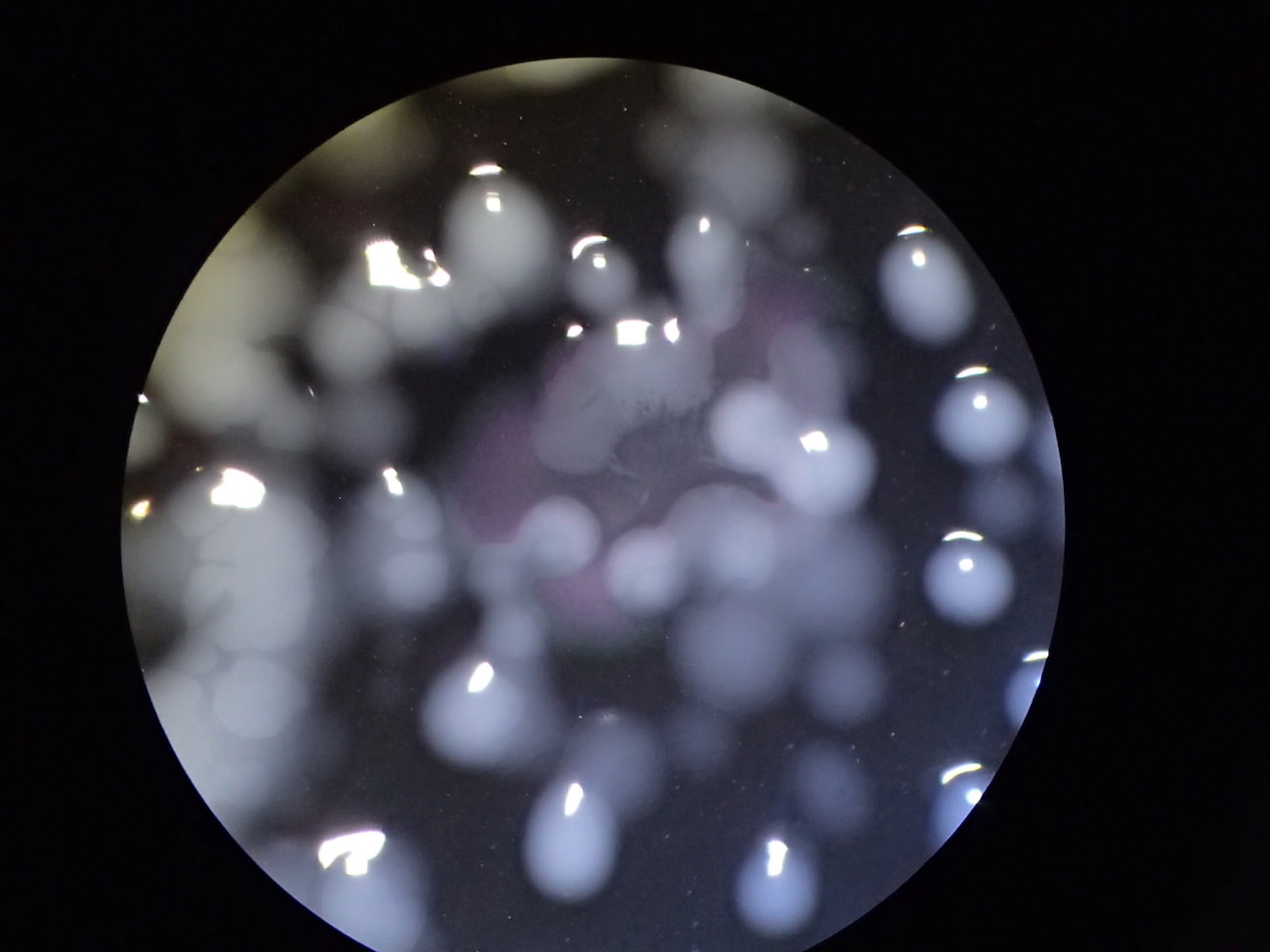
レジオネラ菌のコロニー

レジオネラ菌の単離コロニー

レジオネラ検査の様子
感染経路は?
レジオネラ症は空気感染はしません。しかし、レジオネラ菌を含んだ水しぶきや霧を吸入すると感染します。
実はレジオネラの問題が知られるようになったのは比較的最近で、1976年にアメリカで開かれた大会でその近くにあった冷却塔(クーリングタワー)から飛散したエアロゾルが原因で集団感染が発生したのがきっかけです。抗生物質による治療を行なったにもかかわらず、34名が死亡し、その後原因菌が特定されレジオネラと命名されました。
それから今に至るまで海外でも日本でも、レジオネラによる集団感染と死亡例は増加傾向にあります(2016年現在)。
国内でも、レジオネラ症による死亡者は毎年60名近く報告されています。
レジオネラが増える場所
レジオネラは川や沼などの水系環境、土壌など身近な自然界に生息しています。土なら地表から深さ10cmまで分布していることもわかっています。そのため砂埃や粉塵、人などを介して常に外環境に触れている公衆浴場、温泉施設、空調の冷却塔はレジオネラ混入のリスクに常に晒されています。
レジオネラは常時湿っている(濡れている)場所かつ自然環境の土埃などが入りやすい環境で繁殖しやすいことが分かっています。実際にレジオネラが頻繁に検出されている環境は以下です。
私たちのごく身近な環境がレジオネラ菌の生息域であるため、施設の管理者、ご家庭の健康を守る方は、菌の特性を正しく把握した上で日々レジオネラ対策を行う必要があります。
アスファルトの水たまりでレジオネラが増殖する
シャワーヘッドでレジオネラが増殖する
浴槽水でレジオネラが増殖する
冷却塔水でレジオネラが増殖する
車のウォッシャー液タンク(とくに水で代用している場合)でレジオネラが増殖する
公園の噴水でレジオネラが増殖する
レジオネラ対策
では、このような環境や施設の管理者にとって、具体的にどのようなレジオネラ対策が必要でしょうか。
レジオネラが増殖しやすいような人工環境(浴場、温泉、冷却塔など)に対して対策指針が定められています。その指針に従って適切に対策を行うことになります。
具体的には、「新版レジオネラ症防止指針」(財団法人ビル管理教育センター)などに基づいて対策を行います。
レジオネラがいないことを目で確認することは不可能です。レジオネラの有無を確認できるのは検査だけです。定期的にレジオネラの検査を行い、監視し続けることが基本となります。
「新版レジオネラ症防止指針」で、具体的なレジオネラ対策について、浴場(温泉などのかけながし)、浴場(特別養護老人ホームの循環式浴槽など)、冷却塔、親水など施設の種類ごとに説明されています。塩素による消毒、貯湯や冷却塔の管理方法、消毒方法、清掃方法、消毒剤の種類、管内に形成されるバイオフィルムについても詳しい解説があります。
二酸化塩素による消毒もレジオネラ対策に有効であるとされ、最近普及しています。
塩素消毒が効きにくい場合がある
レジオネラはアメーバに寄生することが知られています。この状態のレジオネラが配管内などにバイオフィルム(生物の塊が粘着質を含んで浴槽などの壁や管内についている状態)として形成されると、塩素消毒が効きにくい場合があることが分かってきました。消毒薬が直接到達しにくくなるためです。
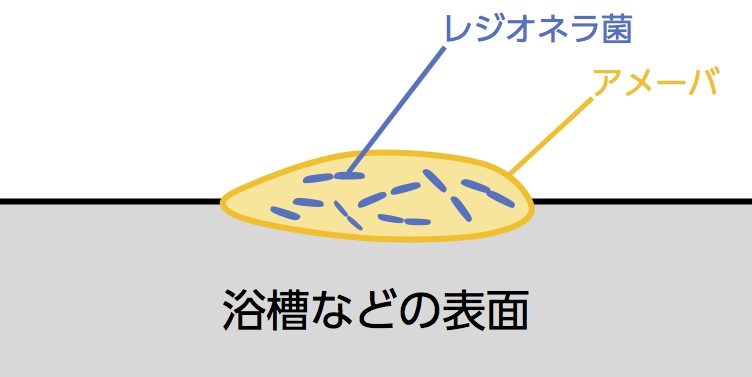
浴槽水に行われる通常の塩素処理ではバイオフィルム内のレジオネラを除去しきれないことがわかっており、日常的にバイオフィルムの除去を行うことが大切です。
基準値
| 浴槽水・原湯 | 冷却塔水・クーリングタワー水 | 水景施設(噴水、親水施設など) | |
|---|---|---|---|
| 基準 | 10個(cfu)/100ml未満 | 100個(cfu)/100ml未満 | 100個(cfu)/100ml未満 |
| 備考 | 公衆浴場における水質基準等に関する指針(厚生労働省) | 基準なし
上記数値を超えた場合、直ちに清掃・消毒等の対策を講じ、再度検査を行い不検出(10CFU/100ml未満)であることを確認 |
基準なし
上記数値を超えた場合、直ちに清掃・消毒換水等の対策を講じ、再度検査を行い不検出(10CFU/100ml未満)であることを確認して復帰 |
これらの基準は以下のように「エアロゾルを吸引するリスクがあるかないか」に基づきます。
①エアロゾルを直接吸引する可能性が低い人工環境水
100cfu/100ml以上のレジオネラ属菌が検出された場合には、直ちに菌数を減少させるため、清掃、消毒等の対策を講じる。また、対策実施後は、検出菌数が検出限界以下(10cfu/100ml未満)であることを確認する。
②人がエアロゾルを直接吸引する恐れのあるもの(浴槽水・シャワー水など)
レジオネラ属菌数の目安値を10cfu/100ml未満とする。レジオネラ属菌が検出された場合には、前項と同様に対処する。
新版 レジオネラ症防止指針(第3版)44ページ目「求められる対応」より
公衆浴場の水質検査項目と検査基準
こちらは浴場施設の管理者向けの情報です。レジオネラ以外にも検査項目、基準値が設けられています。
| 項目名 | 基準値 |
|---|---|
| 色度 | 5度以下 |
| 濁度 | 2度以下 |
| pH | 5.8~8.6 |
| 過マンガン酸カリウム消費量 | 10mg/L以下 |
| 大腸菌群数 | 50ml中検出されないこと |
| レジオネラ属菌 | 10CFU/100ml未満 |
| 項目名 | 基準値 |
|---|---|
| 濁度 | 5度以下 |
| 過マンガン酸カリウム消費量 | 10mg/L以下 |
| 大腸菌群数 | 1個/ml以下 |
| レジオネラ属菌 | 10CFU/100ml未満 |
※自治体により別途条例が定められている場合があります。
検査頻度
検査頻度や検査項目は自治体の条例で定められています。管轄の保健所にお問い合わせ下さい。
検査料金・お申し込み
弊社でも検査をお受けしています。(お申し込みはこちら→環境未来WEB)
| 検査対象 | 検査方法 | 料金(税別) |
|---|---|---|
| 浴槽水4項目 | 新版レジオネラ症防止指針に基づく検査方法 | 12,000円 |
| 原湯、上り用湯6項目 | 新版レジオネラ症防止指針に基づく検査方法 | 14,000円 |
| レジオネラ属菌のみ(冷却塔、親水など) | 新版レジオネラ症防止指針に基づく検査方法 | 8,000円 |
※10検体以上のお申し込みは専用フォームか、お電話(0263-31-5655)にてご相談・ご依頼ください。
詳しい検査項目内容について
浴場施設などの管理者向けの情報となります。浴槽水の検査は4項目、源水(原水)や貯留槽、上り湯の検査は6項目となります。一般のご家庭でレジオネラ菌のみの有無を調べたいときなどはレジオネラのみの検査をおすすめします。
| 項目名 | 4項目 (浴槽水の検査) |
6項目 (源泉・原水・上り湯の検査) |
レジオネラのみ (レジオネラの汚染を確認したい、など) |
|---|---|---|---|
| 色度 | ○ | ||
| 濁度 | ○ | ○ | |
| pH | ○ | ||
| 過マンガン酸カリウム消費量 | ○ | ○ | |
| 大腸菌群数 | ○ | ○ | |
| レジオネラ属菌 | ○ | ○ | ○ |
| 検査料(税別) | 12,000円 | 14,000円 | 8,000円 |
陽性対応
基準超過の場合の施設担当者の対応についてご説明します。
基準以上のレジオネラ属菌が検出された場合には、直ちに菌数を減少させるため、清掃、消毒等の対策を講じます。その後、再検査を行い、検出菌数が検出限界以下(10cfu/100ml未満)であることを確認します。このときの基準は100個(cfu)/100ml未満(通常の冷却塔水や親水の基準)ではないので注意が必要です。長年のノウハウがございますので、弊社に是非お気軽にご相談ください(お電話:0263-88-3911)。
レジオネラ菌の遺伝子検査による即日対応が可能に
近年、レジオネラ菌の検査は、従来の培養法(公定法)だけでなく、遺伝子検出法(PCR法やLAMP法)により迅速かつ正確に実施できるようになりました。
弊社では、すでにこれらの遺伝子検査技術を導入しており、生菌・死菌の判別を含めた即日レベルでの検査対応が可能です。これにより、従来7日程度かかっていた検査結果が大幅に短縮され、迅速な現場対応や衛生対策が実現できます。
感染リスクのある施設では、よりスピーディで精度の高い対応が求められる今、遺伝子検査は新たなスタンダードとなりつつあります。レジオネラ対策を迅速かつ確実に行いたい施設様には、ぜひ弊社の遺伝子検査をご活用ください。




 大気測定
大気測定 悪臭調査
悪臭調査 シックハウス測定
シックハウス測定 作業環境測定
作業環境測定 アスベスト検査
アスベスト検査 騒音・振動測定
騒音・振動測定 簡易水道検査
簡易水道検査 サンプリング
サンプリング 飲料水水質検査
飲料水水質検査 環境水検査
環境水検査 排水・下水等検査
排水・下水等検査 プール水検査
プール水検査 浴槽水検査
浴槽水検査 温泉水成分分析
温泉水成分分析 土壌・廃棄物分析
土壌・廃棄物分析 放射能分析
放射能分析 材料分析
材料分析 食中毒菌検査
食中毒菌検査 ノロウイルス検査
ノロウイルス検査 食品検査
食品検査 異物検査
異物検査 ピロリ菌検査
ピロリ菌検査




